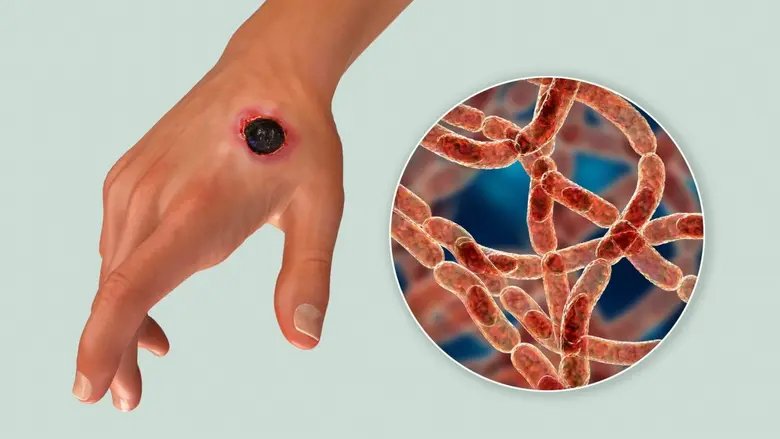
โรคแอนแทรกซ์ เป็นโรคติดต่อจากสัตว์สู่คนที่เกิดจากแบคทีเรียแกรมบวกชื่อ บาซิลัส แอนทราซิส (Bacillus anthracis) ซึ่งมีความสามารถในการสร้างสปอร์ ทำให้เชื้อนี้สามารถมีชีวิตอยู่ในสิ่งแวดล้อมที่เหมาะสมได้นานหลายสิบปี และมีโอกาสที่จะปนเปื้อนทั้งในดิน ขนสัตว์ หนังสัตว์ หรือเนื้อสัตว์ได้
"ในประเทศไทยเองก็มีรายงานว่าพบโรคแอนแทรกซ์เป็นระยะ เช่น อำเภอดอนตาล จังหวัดมุกดาหาร ที่มีการเกิดโรคเมื่อปีที่แล้ว นอกจากนี้ในจังหวัดอื่น ๆ เช่น จังหวัดตาก จังหวัดกาญจนบุรี จังหวัดพิษณุโลก จังหวัดเชียงใหม่ และจังหวัดพิจิตร เป็นต้น ก็เคยมีการระบาดของโรคเกิดขึ้น แต่ไม่ได้เป็นการระบาดอย่างต่อเนื่อง" ผศ.น.สพ.ดร.ธราดล อธิบายเสริม
โดยทั่วไปโรคแอนแทรกซ์จะพบในสัตว์กินพืช หรือสัตว์เคี้ยวเอื้องเป็นหลัก เช่น โค กระบือ แพะ และแกะ ซึ่งวิธีการดูว่าสัตว์ติดเชื้อแอนแทรกซ์หรือไม่ สามารถทำได้ ดังนี้
- โค-กระบือ ที่ติดเชื้อนี้จะตายอย่างเฉียบพลัน และมักพบเลือดสีคล้ำไหลออกมาตามรูเปิดต่าง ๆ ของร่างกาย เช่น จมูก ปาก ตา และทวารหนัก เป็นต้น โดยที่ซากสัตว์จะไม่แข็งตัว บวม และเน่าเสียได้ง่าย
- สัตว์อื่น ๆ : อาการไม่ได้เด่นชัด สัตว์บางตัวอาจมีอาการบวมบริเวณคอ ซึม เบื่ออาหาร มีไข้ กลืนอาหารลำบาก ท้องเสีย เป็นต้น
"นอกจากนี้สัตว์ชนิดอื่น ๆ อย่าง สุกร ม้า รวมถึงสัตว์เลี้ยงอย่างสุนัขและแมวก็สามารถติดเชื้อแอนแทรกซ์ได้เหมือนกัน แต่สุนัขและแมวจะมีความทนทานต่อโรคค่อนข้างสูง โดยส่วนใหญ่สัตว์เลี้ยงเหล่านี้มักติดเชื้อจากการกินเนื้อดิบของสัตว์ที่ตายด้วยโรคแอนแทรกซ์เข้าไป"
3 ช่องทางติดโรคจากสัตว์ และวิธีการสังเกตอาการ
ผศ.น.สพ.ดร.ธราดล ได้อธิบายว่า โรคแอนแทรกซ์เป็นโรคติดต่อระหว่างสัตว์และคน จากการที่มนุษย์เข้าไปสัมผัสกับสัตว์หรือผลิตภัณฑ์จากสัตว์ที่เป็นโรค หรือสิ่งแวดล้อมที่มีสปอร์ปนเปื้อน ทำให้มีโอกาสรับเชื้อเข้าไปในร่างกายได้ ซึ่งเชื้อแอนแทรกซ์นี้ก็สามารถเข้าสู่ร่างกายคนได้ 3 ทางหลัก ๆ โดยจะมีความรุนแรงที่แตกต่างกัน ดังนี้
1. การติดเชื้อทางผิวหนัง : เกิดจากการสัมผัส โดยพบมากในคนที่มีอาชีพเกี่ยวข้องกับการชำแหละเนื้อสัตว์ รวมทั้งคนที่มีแผลถลอกหรือมีบาดแผลบริเวณมือ ถึงแม้จะเล็กน้อย หากไปสัมผัสกับเนื้อสัตว์หรือซากสัตว์ที่มีเชื้อแอนแทรกซ์ ก็มีโอกาสที่เชื้อจะเข้าสู่ร่างกายได้เช่นเดียวกัน
- อาการเบื้องต้น : แผลจะมีลักษณะเฉพาะที่เรียกว่า "แผลบุหรี่จี้" โดยบริเวณรอบแผลจะมีการบวมน้ำ และจุดกึ่งกลางของแผลจะเป็นสีดำคล้ำคล้ายกับเนื้อตายเวลาที่โดนบุหรี่จี้
2. การบริโภค : เกิดจากการรับประทานเนื้อสัตว์ดิบหรือปรุงไม่สุกที่มาจากสัตว์ที่เป็นโรค - อาการเบื้องต้น : ปวดท้อง คลื่นไส้ อาเจียน มีไข้ เบื่ออาหาร บางครั้งพบอาการถ่ายเป็นเลือด 3. การหายใจ : เกิดจากการหายใจเอาสปอร์ของเชื้อที่มีขนาดเล็กมากเข้าสู่ร่างกาย มักพบในคนที่ทำงานในโรงงานผลิตสิ่งทอ โดยเฉพาะในกรณีที่ขนสัตว์และหนังสัตว์ที่ใช้ในโรงงานมาจากแหล่งที่มีการระบาดของโรค
- อาการเบื้องต้น : คล้ายกับไข้หวัดธรรมดา มีไข้ เจ็บคอ หรือไอแห้ง ๆ
- อาการรุนแรง : เมื่ออาการเริ่มรุนแรงขึ้น ผู้ป่วยจะมีอาการหายใจลำบาก หายใจไม่ออก และมักเสียชีวิตอย่างรวดเร็ว "ความรุนแรงของโรคแอนแทรกซ์มักขึ้นอยู่กับช่องทางที่ได้รับเชื้อเข้าไปในร่างกาย แต่การติดเชื้อผ่านระบบทางเดินหายใจเป็นสิ่งที่น่ากลัวที่สุด เพราะสามารถทำให้เกิดภาวะปอดอักเสบขั้นรุนแรง หากหายใจเอาสปอร์เข้าไปเป็นจำนวนมาก และมีโอกาสเสียชีวิตสูงถึง 95%" ผศ.น.สพ.ดร.ธราดล ระบุ
ใครเป็นกลุ่มเสี่ยง
- เกษตรกรและผู้เลี้ยงปศุสัตว์ ที่ใกล้ชิดกับสัตว์ป่วยโดยไม่รู้ตัว
- ผู้ที่ทำงานชำแหละเนื้อสัตว์ โดยเฉพาะในกรณีที่ต้องจัดการกับซากสัตว์ที่ตายผิดปกติกะทันหัน
- แรงงานในอุตสาหกรรมการผลิตสิ่งทอ โดยเฉพาะในกรณีที่ขนสัตว์และหนังสัตว์มีแหล่งที่มาจากพื้นที่ที่เคยมีการระบาด
- ผู้ที่นิยมบริโภคเนื้อสัตว์ดิบ เช่น ลาบ ก้อย หรือเมนูที่มีส่วนประกอบของเลือดสัตว์ดิบ
แนวทาง "การรักษา" โรคแอนแทรกซ์ ทั้งในคนและสัตว์
ผศ.น.สพ.ดร.ธราดล ยืนยันว่าโรคนี้สามารถรักษาได้โดยใช้ยาปฏิชีวนะ และในปัจจุบันเชื้อที่เป็นสาเหตุของโรคยังคงมีความไวต่อยาที่นิยมใช้ในการรักษา
สำหรับการรักษาในคน ยาที่มีประสิทธิภาพในการรักษา ได้แก่ เพนิซิลลิน (Penicillin) ด็อกซีไซคลิน (Doxycycline) หรือยาในกลุ่มฟลูออโรควิโนโลน (Fluoroquinolones) เช่น ซิโปรฟลอกซาซิน (Ciprofloxacin) โดยระยะเวลาการให้ยาจะขึ้นอยู่กับความรุนแรงและช่องทางการได้รับเชื้อ เช่น หากเป็นการติดเชื้อทางผิวหนังโดยทั่วไปจะใช้เวลาประมาณ 7 วัน แต่หากติดเชื้อจากระบบทางเดินหายใจมักต้องใช้ระยะเวลารักษานานถึง 60 วัน เนื่องจากสปอร์ที่อยู่ในปอดอาจพัฒนาเป็นตัวเชื้อในช่วงเวลาดังกล่าว
ในส่วนของการรักษาในสัตว์ สามารถทำได้โดยใช้ยาปฏิชีวนะกลุ่มเดียวกัน แต่หัวใจสำคัญคือการ "ป้องกัน" สัตว์ที่อาศัยอยู่ในพื้นที่เสี่ยง โดยการฉีดวัคซีนป้องกันโรคแอนแทรกซ์ให้กับสัตว์หลังหย่านม และทำวัคซีนต่อเนื่องทุก ๆ 6 เดือน ติดต่อกันเป็นเวลา 5 ปี เพื่อสร้างภูมิคุ้มกันในการป้องกันโรคให้กับสัตว์ที่อยู่ในพื้นที่เสี่ยง
แนวทาง "การป้องกันและกำจัด" โรคแอนแทรกซ์ มีวิธีอย่างไร
การรับมือกับโรคแอนแทรกซ์ต้องอาศัยความร่วมมือทั้งจากฝั่งเกษตรกรและผู้บริโภค เนื่องจากเชื้อนี้มีความสามารถในการสร้างสปอร์ที่ทนทานสูง การป้องกันจึงไม่ใช่แค่การหลีกเลี่ยงการสัมผัส แต่รวมไปถึงการจัดการ "ซากสัตว์" และ "สภาพแวดล้อม" อย่างถูกวิธี ซึ่ง ผศ.น.สพ.ดร.ธราดล ได้ให้คำแนะนำในการป้องกันและการกำจัดโรคแอนแทรกซ์ ดังนี้
สำหรับสัตว์ (โค-กระบือ)
1. หากมีการตายอย่างเฉียบพลัน โดยเฉพาะกรณีมีเลือดสีคล้ำไหลออกมาตามรูเปิดต่าง ๆ ของร่างกาย หรือแม้ไม่มีเลือดไหลออกมา แต่ตายโดยไม่ทราบสาเหตุชัดเจน ให้ตั้งข้อสงสัยไว้ก่อนว่าอาจเป็นโรคแอนแทรกซ์
2. ห้ามเคลื่อนย้าย ชำแหละ หรือเปิดผ่าซากโดยเด็ดขาด เพราะหากเปิดผ่าซาก เชื้อแบคทีเรียในร่างกายสัตว์จะสัมผัสกับอากาศและสร้างสปอร์ขึ้นทันที ซึ่งสปอร์นี้จะปนเปื้อนและคงอยู่ในสิ่งแวดล้อมได้เป็นเวลานาน นอกจากนี้ยังต้องระวังไม่ให้สัตว์อื่น เช่น สุนัขและแมว มากัดกินซากสัตว์ที่ตายด้วย
3. แจ้งเจ้าหน้าที่ปศุสัตว์ทันที เพื่อให้เข้ามาตรวจสอบและสืบสวนหาสาเหตุของโรค
4. กำจัดซากอย่างถูกวิธี ซึ่งสามารถทำได้โดย
- ฝังซากสัตว์ : แนะนำให้ฝังซากสัตว์ลึกประมาณ 2 เมตร และโรยปูนขาวกลบให้ทั่วเพื่อทำลายเชื้อก่อนปิดหน้าดิน
- การเผา : สามารถทำได้และเป็นวิธีการกำจัดซากที่มีประสิทธิภาพ แต่ต้องดำเนินการในระบบปิดมิดชิดเพื่อป้องกันการแพร่กระจายของเชื้อโรค
5. การจัดการพื้นที่ปนเปื้อน ควรราดด้วยสารเคมี เช่น ฟอร์มาลีน (Formalin) หรือโซดาไฟ (Sodium Hydroxide) ที่มีความเข้มข้นสูงเพื่อทำลายเชื้อ และลดโอกาสการคงค้างของเชื้อในสิ่งแวดล้อม
สำหรับบุคคลทั่วไป
1. หลีกเลี่ยงการสัมผัสสัตว์โดยตรง ควรสวมถุงมือ และล้างมือให้สะอาดทุกครั้งหลังจากที่สัมผัสซากสัตว์
2. หลีกเลี่ยงการบริโภคเนื้อดิบโดยเฉพาะเนื้อจากสัตว์ที่ป่วยตายผิดปกติ เช่น ลาบ ก้อย เพราะจะมีความเสี่ยงในการติดโรคแอนแทรกซ์สูง ควรรับประทานเนื้อที่มีการปรุงสุกที่อุณหภูมิ 75?C ขึ้นไป แม้ความร้อนที่ใช้ในการประกอบอาหารจะไม่สามารถทำลายสปอร์ได้ แต่สามารถฆ่าและช่วยลดความเสี่ยงจากตัวเชื้อได้
3. ในกลุ่มอาชีพที่ต้องทำงานในโรงงานผลิตสิ่งทอที่เกี่ยวข้องกับขนสัตว์หรือหนังสัตว์ ควรสวมชุดคลุม และสวมหน้ากากอนามัย เพื่อป้องกันและลดโอกาสในการได้รับเชื้อผ่านทางระบบทางเดินหายใจ
4. สำหรับโรงงานผลิตสิ่งทอที่เกี่ยวข้องกับขนสัตว์หรือหนังสัตว์ ควรมีการจัดการระบายอากาศที่ดี ถ้าขนสัตว์หรือหนังสัตว์มาจากบริเวณที่มีการระบาดของโรค ควรทำการฆ่าเชื้อก่อนนำมาใช้ เพื่อลดโอกาสในการได้รับสปอร์ของเชื้อแอนแทรกซ์ที่อาจปนเปื้อนมากับขนสัตว์หรือหนังสัตว์เหล่านั้น
แม้โรคแอนแทรกซ์จะไม่ใช่โรคที่พบได้บ่อยในชีวิตประจำวัน แต่ก็ยังคงเป็นโรคติดต่อจากสัตว์สู่คนที่มีความรุนแรง โดยเฉพาะในกรณีที่เชื้อเข้าสู่ร่างกายผ่านระบบทางเดินหายใจ ควรรีบแจ้งเจ้าหน้าที่ปศุสัตว์ทันทีเมื่อพบการตายที่ผิดปกติของสัตว์ รวมถึงควรสังเกตอาการ หลีกเลี่ยงพฤติกรรมเสี่ยง และปฏิบัติตามหลักสุขอนามัยอย่างถูกต้อง การกระทำดังกล่าวไม่เพียงช่วยป้องกันโรคแอนแทรกซ์ แต่ยังช่วยป้องกันโรคติดต่ออื่น ๆ ได้อีกด้วย